
研究背景
伊布替尼,每日口服一次的不可逆布鲁顿酪氨酸激酶(BTK)抑制剂,已经被FDA批准用于慢性淋巴细胞白血病(CLL)及小淋巴细胞淋巴瘤(SLL)中初治(TN)患者或复发/难治(R/R)患者的一线治疗。BTK在B细胞受体信号通路中发挥重要作用,因此BTK抑制剂伊布替尼能够促进恶性B细胞的凋亡,抑制恶性B细胞的存活、增殖、粘附与迁移。伊布替尼经FDA快速审批上市,用于治疗难治/复发恶性淋巴瘤,对比传统化疗,特别对老年患者和伴有分子生物学上高危因素的患者疗效优秀,长期生存率数据目前正在积累中。
在Ib/II期临床试验(PCYC-1102)中,入组31名初治CLL/SLL患者及85名复发/难治CLL/SLL患者,以考察伊布替尼 每日剂量的差异(420mg及840mg)对有效性及安全性的影响。结果显示,无论是420mg剂量组还是840mg剂量组,总体响应率相似,两组患者均表现持久的缓解和可接受的毒性。基于PCYC-1102,III期临床试验(PCYC-1112)探究了420mg每日口服剂量的伊布替尼对复发/难治CLL患者的有效性,结果发现,相比于奥法木单抗,伊布替尼能够显著降低疾病进展及死亡率,令人激动的是,这一结论同样适用于伴有del17p的复发/难治CLL患者。

那么,PCYC-1102临床试验中的那些患者如今怎样?他们的疾病情况如何?Steven E. Coutré团队发表在Clinical Cancer Research杂志上的这篇研究发现伴随着伊布替尼单剂量延长治疗,患者病情在可接受的毒性的前提下获得了持续缓解。
研究方法
PCYC-1102试验共招募132例CLL/SLL患者入组,其中经过6个周期治疗后无疾病进展的患者进入PCYC-1103试验 (420mg延长治疗)。TN组为未经治疗的≥65岁的患者;R/R组为接受过2两种以上药物(包括嘌呤类似物)治疗和高风险(化学免疫治疗24个月内疾病进展或治疗无反应)患者。研究人员对患者的完全缓解(CR)、部分缓解(PR)及伴有淋巴细胞增多症的部分缓解(PR-L)情况进行详细记录。在PCYC-1102试验中,所有不良反应事件(AEs)都会被记录;而在PCYC-1103试验中,只有≥3级的AEs、严重AEs、导致停药或剂量调整的AEs会被记录。
研究结果
患者特征
PCYC-1102试验的132例CLL/SLL患者中,94例接受420mg剂量治疗,其中27例初治患者(中位年龄为71岁,65-84岁),67例复发/难治患者(中位年龄为66岁,37-82岁)。更为详细的患者基线特征见表1。
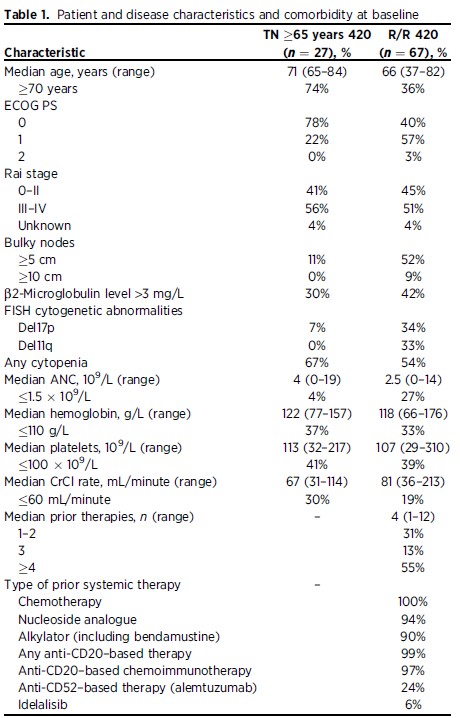
表1. 患者基线特征
安全性
初治患者中位治疗时间为30个月(1-44个月),复发/难治患者中位治疗时间为22个月(0-45个月)。导致停药的主要原因:疾病进展(PD)(12/94,13%)及不良反应事件(AEs)(12/94,13%)。在因PD而停药的患者中,5例发生于第一年(1 TN,4 R/R), 4例发生于第二年(R/R),3例发生于第三年(R/R);在因AEs而停药的患者中,7例发生于第一年,3例发生于第二年,2例发生于第三年。
最常见的3级AE是高血压(26% TN,22% R/R)和肺炎(4% TN,19%R/R)。在不同治疗期间(1年内,1-2年,大于2年),3级AE的发生频率不同,感染(27%,25%,16%),嗜中性粒细胞减少症(11%,1%,2%),血小板减少症(5%,1%,0%),房颤(3%,3%,0%),腹泻(3%,4%,2%),肺炎(10%,6%,6%)和疲劳(4%,1%,0%),由此可见,不良反应发生率随着治疗的延长而显著下降(图1A)。针对传染和血液学毒性,TN患者相比于R/R患者更少发生(图1B)。
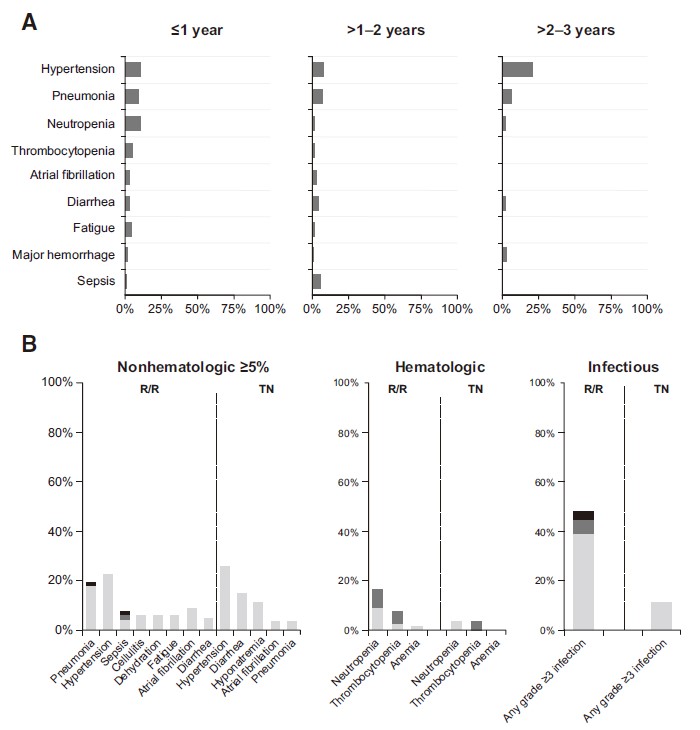
图1. 不良反应事件在治疗期间的分布(A);TN与R/R组不良反应事件发生率统计结果(B)
药物响应
TN CLL患者的ORR为85%(26% CR,52% PR,7% PR-L),R/R CLL患者的ORR达94%(9% CR,82% PR,3% PR-L)(图2A)。在获得PR及以上的患者中,到达起始反应的中位时间为2个月,到达最佳反应的中位时间为7个月,到达完全反应的中位时间为16个月。令人欣喜的是,随着治疗的持续,92%(49/53)的PR-L患者达到了PR或CR。
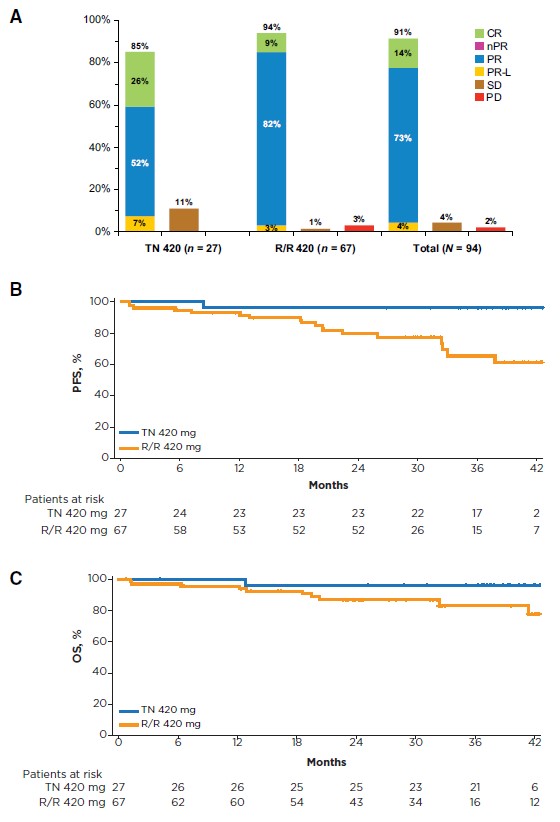
图2. 药物响应(A);PFS(B);OS(C)
患者生存期
30个月的无进展生存期(PFS)为96%(TN)和76%(R/R),未达到中位PFS。Del17p的R/R患者中,30个月的无进展生存期(PFS)为60%,而del11q的R/R患者中该数值为85%(图2B)。30个月的总生存期(OS)为96%(TN)和87%(R/R)。Del17p的R/R患者中,30个月的总生存期(OS)为81%,而del11q的R/R患者中该数值为88%(图2C)。
血细胞减少症与淋巴细胞增多症的变化
TN患者,中位基线血红蛋白(Hgb)水平为122 g / L(范围为77-157),37%的TN患者在基线时患有贫血(血红蛋白<110g / L);R/R患者,中位Hgb 为118 g / L(范围66-176),33%的R/R患者在基线时患有贫血(血红蛋白<110g / L)。在所有患者中,血红蛋白水平和血小板计数随着治疗的持续而增加(图3A)。尽管伊布替尼自身的药理作用可导致淋巴细胞增多症,但随着治疗时间的延长,淋巴细胞增多症的发生率会逐步降低(图3B)。

图3. 患者血液血红蛋白水平和血小板计数(A);患者血液淋巴细胞计数(B)
研究总结
FDA批准的伊布替尼的每日口服剂量为420mg,因此详细了解该剂量下的长期有效性及安全性非常必要。在这项3年随访中,TN或R/R CLL/SLL患者均获得了持续的疾病缓解,且具有可接受的安全性,这些结果与前期试验研究一致。这项研究中,随访时间长达44个月,患者整体对伊布替尼响应性良好:TN CLL患者的ORR为85%,R/R CLL患者的ORR则达94%。值得注意的是,伊布替尼的延长治疗不仅在疗效上取得了额外受益,在安全性上同样获得了额外受益,即患者血小板计数增加几率和淋巴细胞增多症发生率的降低。这项数据是令人振奋的,因为出血副作用造成伊布替尼的停药,5%的 MCL 患者及6% CLL 患者会出现≥3级的出血事件 ( 硬膜下血肿、淤斑、消化道出血、血尿等),如何在确保伊布替尼治疗获益的前提下降低出血事件的发生频率?在这项大规模随访中即给出了令人满意的答案:伊布替尼的单剂量延长治疗能够降低出血发生率。
参考文献
Coutré, Steven E., et al. "Extended treatment with single-agent ibrutinib at the 420 mg dose leads to durable responses in chronic lymphocytic leukemia/small lymphocytic lymphoma." Clinical Cancer Research 23.5 (2017): 1149-1155.
如需了解更多淋巴瘤的前沿信息
请扫描二维码访问“淋巴瘤亿刻”网站。

 热门推荐
MORE
热门推荐
MORE

专家“亿”周谈——直击伊布替尼,纵观CLL治疗从免疫化疗到个体化靶向疗法的革新
07-09
J HEMATOL ONCOL:前瞻性研究预测伊布替尼治疗过程中房颤的发生
07-19
CANCER CHEMOTH PHARM :PH调节剂奥美拉唑对伊布替尼影响几何?
08-08
以数据为准绳,中国新药亟需更多原始创新!——首创BTK抑制剂伊布替尼原研专家潘峥婴专访
09-30
欧洲血液学杂志:TEC与BTK抑制剂出血副作用无关
10-22
2018年IWWM 会议现场直达:伊布替尼治疗华氏巨球蛋白血症突破性进展!
11-02
专家“亿”周谈—— J CLIN ONCOL:伊布替尼单药治疗症状型/初治型华氏巨球蛋白血症的最新突破
04-09
BLOOD:基于伊布替尼的联合方案治疗复发/难治CNS淋巴瘤效果显著
05-14
专家“亿”周谈——NEJM:伊布替尼联合维奈托克一线治疗慢性淋巴细胞白血病
06-12
【2019 ICML】黄慧强教授点评:IR联合短疗程R-HYPERCVAD / MTX在初治年轻MCL患者中有效性显著
06-20
【2019 EHA】纵览伊布替尼联合用药进一步提升CLL疗效
06-24
【2019 ICML】邱录贵教授点评:伊布替尼治疗华氏巨球蛋白血症的最新进展
06-25
【2019 ICML】张会来教授点评:伊布替尼联合利妥昔单抗治疗MCL疗效显著
06-25
【2019 ICML & EHA 回顾】中外专家畅谈伊布替尼治疗淋巴瘤的前沿进展
07-09Copyright 2008-2019 梅斯(MedSci)备案号 沪ICP备14018916号-1
