

研究背景
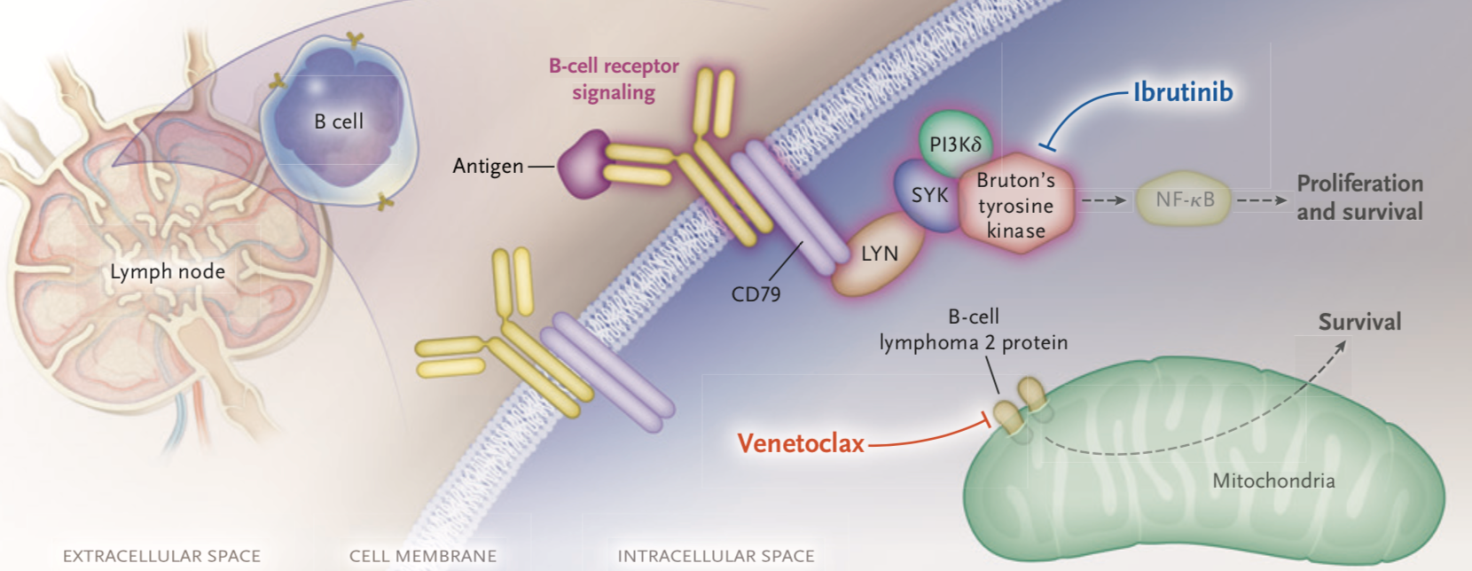
随着慢性淋巴细胞白血病(CLL)治疗的发展,化学疗法正逐渐被新型靶向疗法所代替。为实现高效的靶向治疗,充分了解CLL的生物学机制便显得尤为重要。伊布替尼(ibrutinib)是一种被FDA及NMPA批准用于多种血液肿瘤治疗的Bruton酪氨酸激酶(BTK)抑制剂。在Ib-2期研究中,初治及复发难治CLL患者经伊布替尼单药治疗后的5年总有效率分别为87%及89%。但是伊布替尼的单药治疗完全缓解(CR)率及微小残留病(MRD)阴性率有进一步提升的空间,那么该如何从CLL的生物学机制上寻找解决途径呢?
维奈托克(venetoclax),是一种B细胞淋巴瘤-2蛋白(BCL2)抑制剂,最初被批准用于染色体17p缺失的复发/难治CLL,最近被批准与利妥昔单抗联用。I期研究显示,复发/难治CLL患者经维奈托克治疗后的总有效率为79%,CR率为20%。一些研究表明,在基于维奈托克的化学免疫治疗中,MRD阴性率提升与无进展生存期的延长显著相关。临床前研究表明,伊布替尼和维奈托克可能具有协同作用。伊布替尼可动员CLL细胞脱离保护性微环境,通过抑制BTK能降低髓细胞白血病1蛋白(MCL1)水平,MCL1可保护CLL细胞免于线粒体介导的凋亡。但伊布替尼对BCL2水平没有影响。维奈托克通过靶向BCL2诱导CLL细胞凋亡,因此,伊布替尼与维奈托克的抗肿瘤生物学机制就可通过BCL2及MCL1这两种关键蛋白联系在一起。鉴于临床及临床前潜在的协同效应和非重叠的毒性,美国德克萨斯大学MD安德森癌症中心的Nitin Jain等探究了伊布替尼联合维奈托克治疗CLL患者的有效性和安全性,其最新研究结果发表于《新英格兰医学》杂志之上。
https://www.nejm.org/
研究方法
80例初治CLL患者入组该项开放标签的II期研究,纳入标准如下:

所有患者均通过计算机断层扫描(CT)成像和骨髓穿刺活检进行预评估,并通过荧光原位杂交(FISH)和常规细胞遗传学方法评估IGHV突变状态和细胞遗传学异常。对预处理样品的DNA进行了包括TP53、SF3B1、NOTCH1和BIRC3在内29种基因的靶向测序。
为降低维奈托克相关的肿瘤溶解综合征的发生率,在前3个治疗周期仅使用伊布替尼治疗(420mg/天),从第4个治疗周期开始时加入维奈托克(图1A)。每个治疗周期为28天,伊布替尼联合维奈托克治疗24个治疗周期。在联合治疗结束时骨髓MRD仍为阳性的患者可继续使用伊布替尼,直至疾病进展或出现不可接受的毒性。
研究结果--基线特征
如表1所示,从2016年7月到2018年6月,共有80例患者入组。中位年龄为65岁(范围26至83),30%的患者年龄≥70岁。伴有IGHV未突变、del(17p)、TP53突变、del(11q)的患者比率分别为83%、18%、14%、25%,总体而言,92%的患者至少存在一种高危因素。
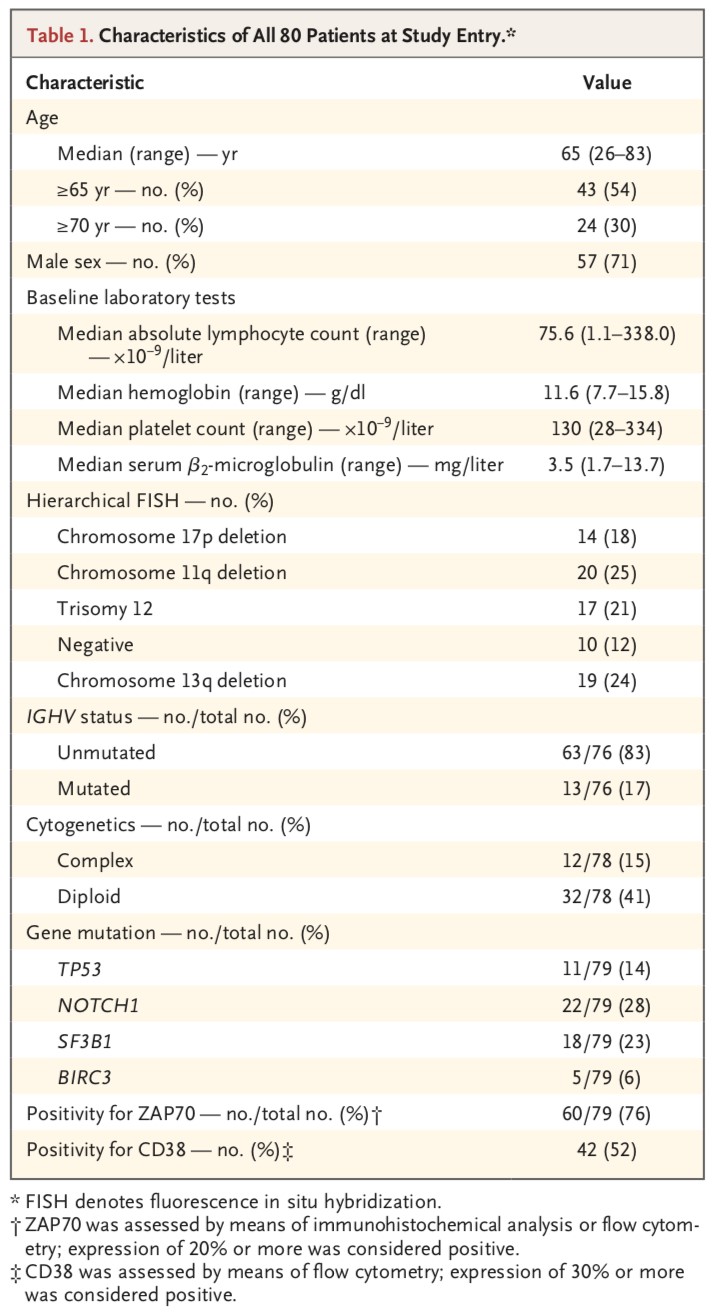
表1. 患者基线数据
研究结果—疗效
中位随访时间为14.8个月,缓解率如图1B所示。伊布替尼单药治疗3个周期后,大多数为部分缓解。加入维奈托克后,CR率及骨髓MRD的阴性率随着时间的推移而增加:
1)6个周期治疗后,70例患者中有51例(73%,95%CI 61-83)为CR,有28例(40%,95%CI 28-52)的骨髓MRD为阴性;
2)12个周期治疗后,33例患者中有9例(88%,95%CI 72-97)为CR,有20例(61%,95%CI 42-77)的骨髓MRD为阴性;
3)18个周期治疗后,26例患者中有25例(96%,95%CI 80-100)为CR,有18例(69%,95%CI 48-86)的骨髓MRD为阴性;
3例患者完成了24个周期的治疗,这三例患者均为CR且骨髓MRD阴性。
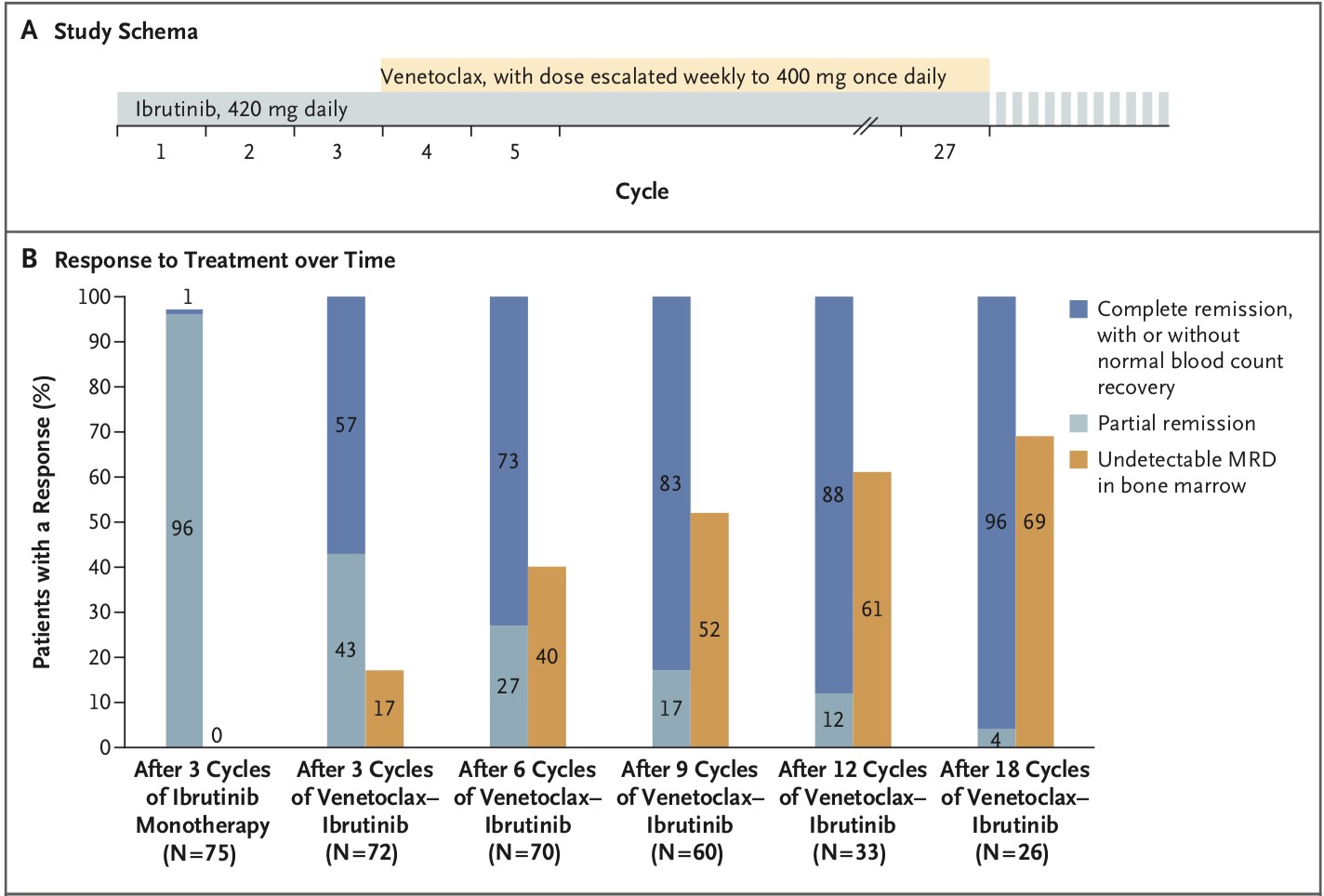
图1. 给药策略(A),不同周期的响应率(B)
65岁及以上患者的缓解率较高,治疗6个周期后,44%的患者达到骨髓MRD阴性;治疗12个周期后,MRD阴性率增加至76%(表2)。在所有高风险亚组(IGHV突变状态、FISH类别、TP53突变、NOTCH1突变和SF3B1突变)中,MRD阴性率均随着治疗时间的推移而增加(表2)。1年无进展生存率和总生存率预计分别为98%(95%CI 94-100)和99%(95%CI 96-100)。
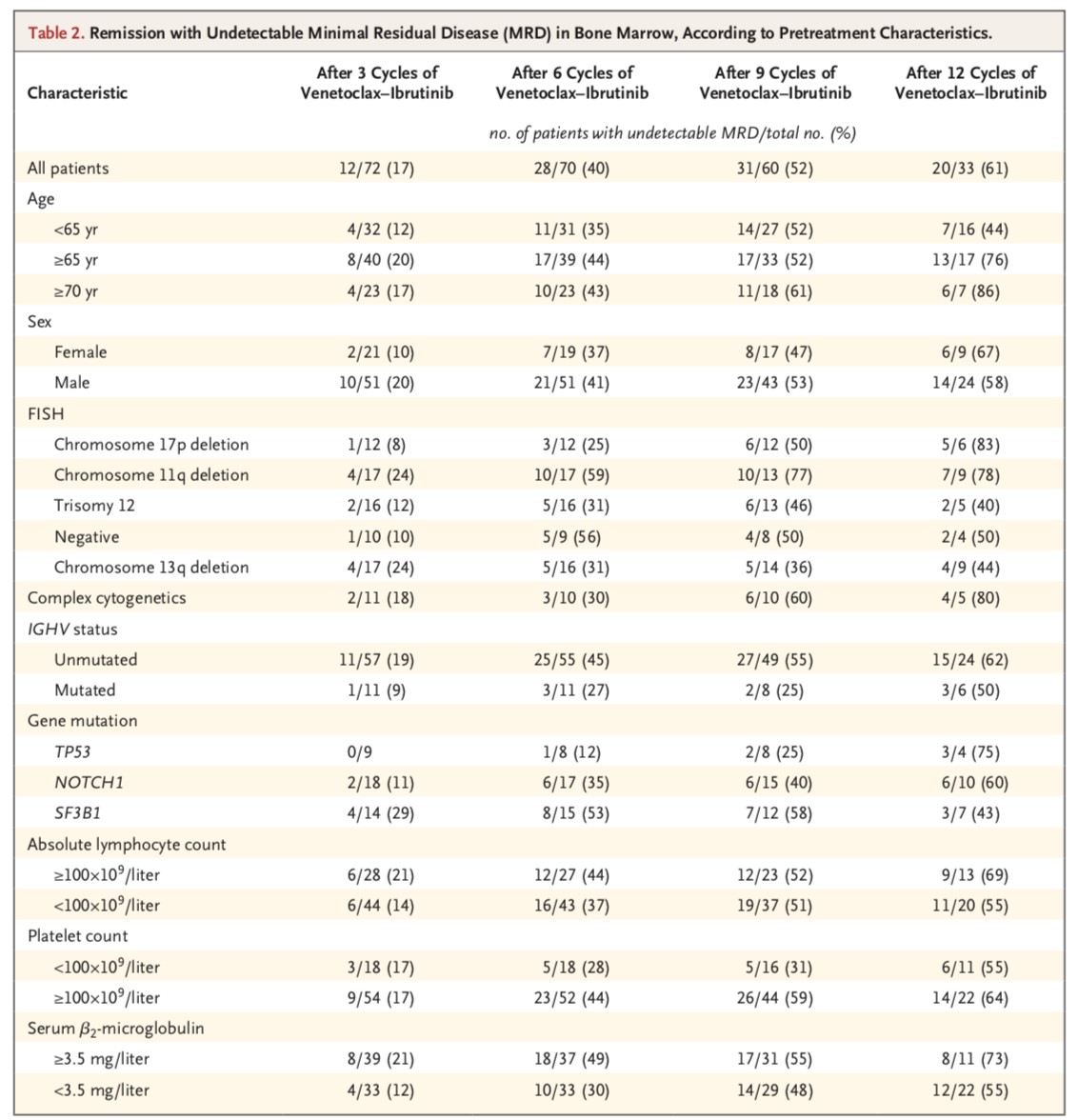
表2. MRD阴性率
研究结果--维奈托克相关肿瘤溶解综合征
在伊布替尼开始治疗前,维奈托克相关肿瘤溶解综合征的高风险、中度风险及低风险患者分别为13%、72%、15%。而在维奈托克开始治疗时(伊布替尼单药治疗3个疗程后),维奈托克相关肿瘤溶解综合征的高风险、中度风险及低风险患者分别为3%、43%、54%; 其中高风险和中度风险组中分别有80%和48%的患者肿瘤溶解综合征风险等级下降。提示在起始维奈托克治疗前,先给予伊布替尼单药治疗能够显著降低患者发生肿瘤溶解综合征的风险。在整个研究中,仅有3例患者(2例中等风险,1例低风险)出现了肿瘤溶解综合征。
研究结果--安全性
轻度瘀斑、关节炎和腹泻是最常见的非血液学不良事件。5例患者出现转氨酶水平升高(4例患者为1级或2级,1例患者为3级)。80例患者中有38例(48%)发生3/4级中性粒细胞减少(21例患者为3级,17例患者为4级)。在伊布替尼单药治疗期间,80例患者中有19例(24%)出现3/4级中性粒细胞减少; 在联合治疗期,75例患者中有29例(39%)出现3/4级中性粒细胞减少。在联合治疗期,2例患者(2%)发生3级血小板减少症,未发生4级血小板减少。
80例患者中有35例(44%)降低了伊布替尼的剂量。减量的常见原因有房颤(9例)、中性粒细胞减少(5例)、皮疹(5例)、高血压(3例)和肌痛(3例)。
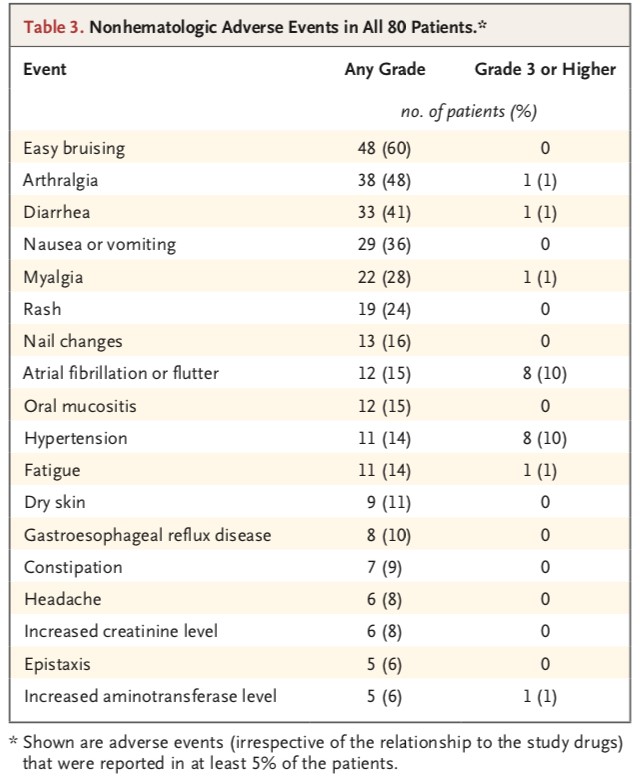
表3. 任何等级及≥3级AEs的汇总
研究结论
随着治疗时间的延长,患者缓解深度逐渐增加,经过18个周期的治疗后,CR率达到96%,MRD阴性率达到69%。同时,伊布替尼的前期单药治疗显著降低了患者发生维奈托克相关肿瘤溶解综合征的风险。
参考文献
Nitin Jain, Michael Keating, Philip Thompson, et al. Ibrutinib and 维奈托克 for First-Line Treatment of CLL [J]. The New England Journal of Medicine 2019; 380: 2095-2103.
如需了解更多淋巴瘤的前沿信息
请扫描二维码访问 “淋巴瘤亿刻 ”网站。

 热门推荐
MORE
热门推荐
MORE

专家“亿”周谈——直击伊布替尼,纵观CLL治疗从免疫化疗到个体化靶向疗法的革新
07-09
J HEMATOL ONCOL:前瞻性研究预测伊布替尼治疗过程中房颤的发生
07-19
CANCER CHEMOTH PHARM :PH调节剂奥美拉唑对伊布替尼影响几何?
08-08
以数据为准绳,中国新药亟需更多原始创新!——首创BTK抑制剂伊布替尼原研专家潘峥婴专访
09-30
欧洲血液学杂志:TEC与BTK抑制剂出血副作用无关
10-22
2018年IWWM 会议现场直达:伊布替尼治疗华氏巨球蛋白血症突破性进展!
11-02
专家“亿”周谈—— J CLIN ONCOL:伊布替尼单药治疗症状型/初治型华氏巨球蛋白血症的最新突破
04-09
BLOOD:基于伊布替尼的联合方案治疗复发/难治CNS淋巴瘤效果显著
05-14
【2019 ICML】黄慧强教授点评:IR联合短疗程R-HYPERCVAD / MTX在初治年轻MCL患者中有效性显著
06-20
【2019 EHA】纵览伊布替尼联合用药进一步提升CLL疗效
06-24
【2019 ICML】邱录贵教授点评:伊布替尼治疗华氏巨球蛋白血症的最新进展
06-25
【2019 ICML】张会来教授点评:伊布替尼联合利妥昔单抗治疗MCL疗效显著
06-25
【2019 ICML & EHA 回顾】中外专家畅谈伊布替尼治疗淋巴瘤的前沿进展
07-09Copyright 2008-2019 梅斯(MedSci)备案号 沪ICP备14018916号-1
